Сахарный диабет может развиться незаметно. Как его заподозрить, выявить и лечить

Сахарный диабет — проблема мирового масштаба, которая ежегодно приобретает угрожающие размеры, хотя заболеванию уделяется максимально пристальное внимание. Подробно о сахарном диабете рассказывает врач высшей категории Наталья Власова.

Сахарный диабет: что это
Хроническое эндокринное заболевание сопровождается повышенным уровнем глюкозы в крови. Это происходит из-за абсолютного или частичного дефицита гормона поджелудочной железы инсулина, и уменьшения чувствительности к нему клеток. Глюкоза — основной источник, который обеспечивает наш организм энергией, поэтому в рационе обязательно должны присутствовать медленные углеводы. При попадании в пищеварительную систему они расщепляются до глюкозы, которая кровотоком разносится по организму. Далее к процессу подключается гормон инсулин, который отвечает за вывод глюкозы из крови, а также усвоение ее мышечной тканью или отложений в виде гликогена. Если нарушается любой из обменных процессов, глюкоза накапливается в крови и возникает сахарный диабет.
Как определить сахарный диабет
Сахарный диабет, как эндокринное заболевание, может протекать без симптомов. При невнимательном отношении к начальным проявлениям и нежелании обращаться к врачу, может привести к тяжелым осложнениям и летальному исходу. К предпосылкам развития данного типа относятся ожирение и гиподинамия.
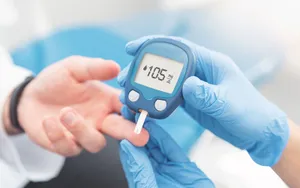
Чтобы определить сахарный диабет, важно отслеживать концентрацию глюкозы в крови. Ее показатели зависят от многих факторов. Например, после еды содержание глюкозы увеличивается. Также повышенная концентрация может наблюдаться при стрессах или после умеренных физических нагрузок.

Для диагностики сахарного диабета необходимо натощак измерить уровень глюкозы в крови. Пробу делают дважды — натощак и через два часа после еды. В норме он должен составлять:
- в капиллярной крови (из пальца) — 3,3 — 5,5 ммоль/л;
- в венозной 4,0 — 6,1 ммоль/л.
Если в течение недели после сдачи анализов показатель сахара натощак не опустится ниже 6,3 ммоль/л, необходимо обратиться к врачу-эндокринологу.
Быстрое и беспрепятственное проникновение глюкозы происходит в клетках головного мозга и кишечника. Молекулы глюкозы проникают в клетки и включаются в процессы окисления, с выработкой энергии. Но не все клетки органов воспринимают глюкозу. Для проникновения ее в клетки мышечной и жировой ткани, печени необходим инсулин. Он вырабатывается в поджелудочной железе, а именно в бета-клетках клетках. Повышении глюкозы в крови является импульсом для в бета-клеток к выработке инсулина. Током крови инсулин транспортируется в клетки печени и мышцы. Там он связывается с рецепторами, которые «открывают» вход в клетку молекулам глюкозы. Здесь она расщепляется с выделением энергии для жизни клетки или превращается в гликоген и откладывается.

При состоянии гипогликемии гормон глюкагон переводит гликоген в глюкозу, которая расходуется только для этих клеток. Печень накапливает глюкозу и отдает ее для восполнения энергетической потребности органов. Нарушение процессов захвата или отдачи глюкозы органам и тканям приводит к повышению сахара в крови. Это состояние называется гипергликемия. Возникновение гипергликемии в крови — симптом сахарного диабета.
Сахарный диабет первого и второго типа: отличия
Сахарный диабет первого типа развивается в результате снижения или прекращения образования инсулина в поджелудочной железе. Сахарный диабет второго типа — это потеря чувствительности рецепторов клеток к инсулину. Сахарный диабет первого типа составляет около 10% всех случаев диабета. В большинстве случаев он связан с поражением β-клеток поджелудочной железы собственными антителами (аутоиммунное заболевание, при котором собственные защитные клетки организма (антитела) по ошибке уничтожают другие клетки организма, принимая их за чужеродные). Чтобы этот механизм «включился», необходимы гены предрасположенности к этой болезни и триггерный фактор — тот или иной «спусковой крючок». Триггерным фактором может быть вирусная инфекция (краснуха, паротит, ветряная оспа, вирусный гепатит), химические вещества (например, некоторые противоопухолевые препараты). Кроме того, риск заболеть диабетом на фоне наследственной предрасположенности повышает искусственное вскармливание.
Сахарный диабет второго типа связан с потерей чувствительности клеток к инсулину, при этом сохраняется способность поджелудочной железы вырабатывать этот гормон на первых этапах болезни. Это самая распространенная форма диабета: она встречается у 90% больных. В развитии сахарного диабета второго типа также играет роль наследственная предрасположенность и такие факторы, как:
- ожирение: особенно по абдоминальному типу: с преобладанием жира в районе живота;
- гиподинамия: пониженная подвижность. Важно: физические нагрузки способствуют быстрому «сжиганию» глюкозы и снижению веса;
- диабетогенное питание: избыток жирной пищи.
Заболевание чаще развивается у лиц старше 40 лет с избыточной массой тела или ожирением, но встречается и в молодом возрасте, а также у лиц с нормальной массой тела.
Причины развития сахарного диабета
На данный момент среди врачей нет точного мнения, почему возникает сахарный диабет. Заболевание относят к мультифакторным, где весомое значение имеет плохая наследственность и факторы риска. Провоцирующими факторами, которые ведут к развитию заболевания, могут быть:
- неправильное питание с большим количеством легких углеводов и рафинированных продуктов;
- избыточный вес: ИМТ более 30;
- нарушение водного баланса;
- хронический стресс, постоянные переживания;
- инфекционные заболевания с осложнениями: корь, краснуха;
- травмы и хронические заболевания поджелудочной железы: панкреатиты, кисты, склероз сосудов.

Сахарный диабет: симптомы заболевания
На первых этапах симптомы могут быть незаметными или слабовыраженными, а также пересекаться с симптоматикой других заболеваний. Любое недомогание требует внимательного отношения к себе и проведения дополнительной диагностики. При этом существуют симптомы, при возникновении которых следует незамедлительно обратиться ко врачу:
- сухость во рту при частом употреблении воды;
- сухость и зуд кожи;
- постоянное чувство голода;
- учащенное мочеиспускание;
- быстрый набор веса;
- медленное заживление ран;
- повышенная потливость;
- постоянное чувство усталости, низкая работоспособность.

Признаки сахарного диабета
Сахарный диабет первого типа (дефицит и отсутствие инсулина):
- может развиться в любом возрасте;
- от момента воздействия триггерного фактора до появления симптомов проходят месяцы или годы;
- первые признаки появляются, когда антитела разрушают 90% и более β-клеток поджелудочной железы;
- первые симптомы (и потребность вводить инсулин) чаще появляются после действия провоцирующего фактора: стресса, травмы, болезни. Выброс гормонов коры надпочечников (адреналина, норадреналина) приводит к снижению чувствительности клеток к инсулину, что делает очевидной проблему нехватки инсулина;
- если устранить фактор, вызвавший стресс, чувствительность рецепторов восстанавливается. Оставшиеся β -клетки продолжают вырабатывать инсулин в количестве, необходимом для покрытия потребностей организма в спокойном состоянии. Этот период продолжается от нескольких недель до месяцев и называется «медовый месяц диабета». Когда β-клетки полностью разрушаются, образование гормона прекращается: с этого момента компенсировать дефицит можно только с помощью инъекций.

Сахарный диабет второго типа — (нечувствительность рецепторов):
- обычно болезнь развивается у людей старше 40 лет;
- от момента появления первых проблем с чувствительностью клеток к инсулину до появления первых симптомов проходит около семи лет;
- для преодоления резистентности (нечувствительности) к инсулину β-клеткам поджелудочной железы приходится вырабатывать большие дозы инсулина. Постепенно это приводит к истощению и гибели клеток поджелудочной железы. Ситуация усугубляется высокой чувствительностью клеток поджелудочной железы к токсическим эффектам глюкозы, которая появляется в избытке в крови;
- со временем β-клетки перестают функционировать, что приводит к необходимости введения инсулина. Поэтому использование термина «инсулиннезависимый» при характеристике сахарного диабета 2-го типа считается некорректным;
- одновременно с расстройствами углеводного обмена нарушается липидный обмен: в крови повышается содержание «плохих» жиров (липопротеинов очень низкой плотности, участвующих в образовании атеросклеротических бляшек). Также снижается концентрация «хороших» жиров (липопротеидов высокой плотности, защищающих сосуды от атеросклероза).

Как питаться при сахарном диабете
Существуют базовые принципы питания :
- Рацион должен включать весь спектр макронутриентов: белки (15%), жиры (25%) и углеводы (60%).
- Нельзя исключать углеводы из рациона или ограничивать их объем: это не приведет к снижению уровня глюкозы — она будет синтезироваться в организме из жиров и белков. Важно снизить до минимума употребление углеводов, которые легко усваиваются (сахар, сладкие напитки, рафинированные крупы) — они приводят к резкому скачку уровня глюкозы в крови. Необходимо отдавать предпочтение «сложным» углеводам: овощам, фруктам, цельнозерновым злакам — они медленно перевариваются, и уровень глюкозы в крови повышается плавно.
- Нужно снизить содержание животных жиров, способствующих развитию атеросклероза, и отдавать предпочтение растительным жирам.
- Также полезны жирные сорта рыбы.
- Следует питаться часто и дробно, небольшими порциями, чтобы избежать резких «всплесков» уровня глюкозы в крови.
- Рацион должен быть богат витаминами и минералами: дефицит усугубляет обменные нарушения.
- У пациентов с нормальным весом суточная калорийность рациона должна соответствовать энергозатратам, а больные с избыточным весом должны потреблять меньше калорий, чем тратят. Это поможет плавно и постепенно избавляться от лишних килограммов.

Профилактика сахарного диабета
Для поддержания жизни организм человека нуждается в четырех базовых ресурсах: воде, кислороде, тепле и пище. Важная роль в профилактике сахарного диабета и его осложнений отводится физическим нагрузкам. Работа мышц способствует утилизации глюкозы, помогает снижать вес, повышает чувствительность рецепторов к инсулину. Физические упражнения создают условия для лучшего кровоснабжения всех органов — в первую очередь, сердца и скелетных мышц, формированию новых сосудов взамен разрушенных, что позволяет избежать их «усыхания».
Информация носит исключительно справочный характер и не подходит для самодиагностики. Прежде чем заниматься самолечением, нужно обратиться к лечащему врачу.
